မာတိကာ
Edwards ရောဂါလက္ခဏာစု - Down Syndrome ပြီးနောက် ဒုတိယ အဖြစ်အများဆုံး မျိုးရိုးဗီဇရောဂါ၊ ခရိုမိုဆုန်း ချို့ယွင်းချက်များနှင့် ဆက်စပ်နေသည်။ Edwards Syndrome ဖြင့် ၎င်း၏ အပိုမိတ္တူကို ဖြစ်ပေါ်စေသောကြောင့် 18th ခရိုမိုဆုန်း၏ အပြည့်အစုံ သို့မဟုတ် တစ်စိတ်တစ်ပိုင်း trisomy ရှိပါသည်။ ၎င်းသည် ခန္ဓာကိုယ်၏ နောက်ပြန်မဆုတ်နိုင်သော ချို့ယွင်းချက်များစွာကို နှိုးဆွပေးကာ ကိစ္စအများစုတွင် ဘဝနှင့် မကိုက်ညီပါ။ ဤရောဂါဗေဒ၏ဖြစ်ပွားမှုအကြိမ်ရေသည်ကလေး 5-7 သောင်းတွင်တစ်ကြိမ်ဖြစ်ပြီး Edwards ၏ရောဂါလက္ခဏာရှိသောမွေးကင်းစကလေးအများစုမှာမိန်းကလေးများဖြစ်သည်။ အမျိုးသားကလေးများသည် သားဖွားချိန်အတွင်း သို့မဟုတ် မီးဖွားစဉ်အတွင်း သေဆုံးကြောင်း သုတေသီများက အကြံပြုထားသည်။
အဆိုပါရောဂါကို 1960 ခုနှစ်တွင် မျိုးရိုးဗီဇပညာရှင် Edwards မှ ပထမဆုံးဖော်ပြခဲ့ပြီး ယင်းရောဂါဗေဒလက္ခဏာကို ဖော်ပြသည့် လက္ခဏာပေါင်း 130 ကျော်ကို ရှာဖွေတွေ့ရှိခဲ့သည်။ Edwards Syndrome သည် အမွေဆက်ခံခြင်းမဟုတ်သော်လည်း ဗီဇပြောင်းလဲမှု၏ ရလဒ်ဖြစ်ပြီး ဖြစ်နိုင်ခြေ 1% ဖြစ်သည်။ ရောဂါဗေဒကို လှုံ့ဆော်ပေးသည့် အကြောင်းရင်းများမှာ ဓာတ်ရောင်ခြည် ထိတွေ့မှု၊ ဖေဖေနှင့်မေမေတို့ကြား ပေါင်းစပ်ပါဝင်မှု၊ ကိုယ်ဝန်ဆောင်ချိန်နှင့် ကိုယ်ဝန်ဆောင်စဉ်အတွင်း နီကိုတင်းနှင့် အရက်ကို နာတာရှည် ထိတွေ့မှု၊ ဓာတုဗေဒ ပြင်းထန်သော အရာများနှင့် ထိတွေ့မှုတို့ ဖြစ်သည်။
Edwards Syndrome သည် 18th chromosome ၏ အပိုကော်ပီကို ဖွဲ့စည်းထားသောကြောင့် ပုံမှန်မဟုတ်သော ခရိုမိုဇုန်းများ ခွဲဝေမှုနှင့် ဆက်စပ်နေသော မျိုးရိုးဗီဇရောဂါတစ်ခုဖြစ်သည်။ ၎င်းသည် ဉာဏ်ရည်ဖွံ့ဖြိုးမှု၊ မွေးရာပါနှလုံး၊ အသည်း၊ ဗဟိုအာရုံကြောစနစ်နှင့် ကြွက်သားအကြောဆိုင်ရာ ချို့ယွင်းချက်များကဲ့သို့သော ခန္ဓာကိုယ်၏ ပြင်းထန်သောရောဂါဗေဒများဖြင့် ထင်ရှားသော မျိုးရိုးဗီဇချို့ယွင်းမှုများစွာကို ဖြစ်ပေါ်စေသည်။
Edwards ရောဂါလက္ခဏာစုရှိသော မွေးကင်းစကလေးအများစုသည် အသက်၏ပထမနှစ်တွင် အသက်မရှင်နိုင်သော်လည်း ရောဂါဖြစ်ပွားမှုမှာ အလွန်ရှားပါးသည် - ၁:၇၀၀၀ ရှိသည်။ အရွယ်ရောက်ပြီးသူ လူနာများထဲတွင် အများစု (1%) သည် အမျိုးသမီးများ ဖြစ်ကြပြီး၊ ဤရောဂါဗေဒဖြင့် အမျိုးသားသန္ဓေသားသည် ကိုယ်ဝန်ပျက်ကျပြီး ကိုယ်ဝန်ပျက်ကျသည့်တိုင် သန္ဓေသားဖွံ့ဖြိုးမှုတွင်ပင် သေဆုံးသွားသောကြောင့် ဖြစ်သည်။
သန္ဓေသားရောဂါဗေဒ၏အကြောင်းရင်းဖြစ်သော ခရိုမိုဆုန်းများ ပေါင်းစပ်မှုမရှိခြင်းကြောင့် Edwards syndrome ၏ဖွံ့ဖြိုးတိုးတက်မှုအတွက် အဓိကအန္တရာယ်အချက်မှာ မိခင်၏အသက်အရွယ်ဖြစ်သည်။ Edwards Syndrome ၏ကျန်ရှိသော 90% သည် ခွဲထွက်နေစဉ်အတွင်း zygote chromosomes များ၏ နေရာပြောင်းခြင်းနှင့် ကွဲလွဲမှုမရှိခြင်းနှင့် ဆက်စပ်နေသည်။
Down Syndrome ကဲ့သို့ Edwards Syndrome သည် အသက်လေးဆယ်ကျော် မိခင်များ ကိုယ်ဝန်ရှိလာသော ကလေးများတွင် ပိုအဖြစ်များပါသည်။ (ဆက်ဖတ်ရန်- Down Syndrome ၏အကြောင်းရင်းများနှင့် ရောဂါလက္ခဏာများ)
ခရိုမိုဆိုမ်ပုံမမှန်မှုများကြောင့် မွေးကင်းစကလေးများကို အချိန်မီ ဆေးကုသမှု ပေးနိုင်ရန်၊ မွေးကင်းစကလေးငယ်များအား နှလုံးအထူးကု၊ အာရုံကြောဆိုင်ရာ ပါရဂူ၊ ကလေးဆီးလမ်းကြောင်း အထူးကုနှင့် အရိုးအထူးကုဆရာဝန်တို့က စစ်ဆေးသင့်ပါသည်။ မွေးပြီးပြီးချင်း၊ မွေးကင်းစကလေးသည် တင်ပါးဆုံတွင်းနှင့် ဝမ်းဗိုက်၏ အာထရာဆောင်းရိုက်ခြင်းအပါအဝင် နှလုံးမူမမှန်မှုများကို သိရှိရန် ဓာတ်မှန်ရိုက်ခြင်း အပါအဝင် ရောဂါရှာဖွေစစ်ဆေးမှုတစ်ခု လိုအပ်ပါသည်။
Edwards Syndrome ၏ရောဂါလက္ခဏာများ
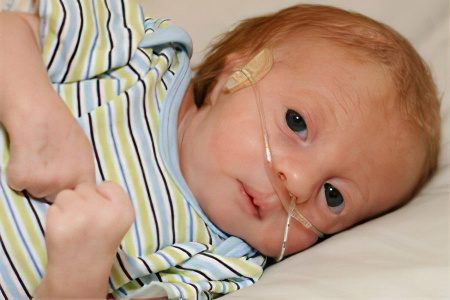
ကိုယ်ဝန်၏ရောဂါဗေဒလမ်းကြောင်းသည် Edwards ရောဂါလက္ခဏာစု၏အဓိကလက္ခဏာများထဲမှတစ်ခုဖြစ်သည်။ သန္ဓေသားသည် မလှုပ်ရှားနိုင်ခြင်း၊ အချင်းမလုံလောက်ခြင်း၊ polyhydramnios၊ ချက်လုပ်သွေးကြောတစ်ခုသာဖြစ်သည်။ မွေးစတွင် Edwards Syndrome ရှိသောကလေးငယ်များသည် ကိုယ်ဝန်နှောင့်နှေးနေသော်လည်း မွေးပြီးပြီးချင်း အသက်ရှုကြပ်သွားသော်လည်း ခန္ဓာကိုယ်အလေးချိန်နည်းနေပါသည်။
Edwards Syndrome ပါသော မွေးကင်းစကလေးငယ်များ၏ မွေးရာပါ ရောဂါဗေဒ အတော်များများသည် နှလုံးပြဿနာများ၊ ပုံမှန်အသက်ရှူခြင်းနှင့် အစာမကြေနိုင်ခြင်းတို့ကြောင့် ၎င်းတို့အများစုသည် အသက်၏ပထမပတ်တွင် သေဆုံးစေသည့်အချက်ကို ဦးတည်စေသည်။ မွေးပြီးပြီးချင်း သူတို့ရဲ့ အာဟာရကို စုပ်ပြီး မျိုချလို့ မရတာကြောင့် အဆုတ်ကို အတုနဲ့ လေဝင်လေထွက်ကောင်းဖို့ လိုအပ်လာပါတယ်။
ရောဂါလက္ခဏာအများစုကို သာမန်မျက်စိဖြင့်မြင်နိုင်သောကြောင့် ရောဂါကိုချက်ချင်းနီးပါးသိနိုင်သည်။ Edwards Syndrome ၏ ပြင်ပလက္ခဏာများတွင် တိုတောင်းသော sternum၊ clubfoot၊ တင်ပါးဆုံရိုးနှင့် နံရိုး၏ပုံမှန်မဟုတ်သောဖွဲ့စည်းပုံ၊ ဖြတ်ထားသောလက်ချောင်းများ၊ papillomas သို့မဟုတ် hemangiomas ဖြင့်ဖုံးထားသောအရေပြား။ ထို့အပြင်၊ ဤရောဂါဗေဒရှိသော မွေးကင်းစကလေးများတွင် တိကျသောမျက်နှာတည်ဆောက်ပုံ- နဖူးနိမ့်၊ အလွန်အကျွံအရေပြားခေါက်ထားသောလည်ပင်းတို၊ ပါးစပ်ငယ်၊ နှုတ်ခမ်းကွဲ၊ လည်ကုပ်ခုံးနှင့် microphthalmia၊ နားရွက်တွေက နိမ့်တယ်၊ နားပေါက်တွေက အရမ်းကျဉ်းတယ်၊ auricles ပုံပျက်နေတယ်။
Edwards syndrome ရှိသောကလေးများတွင်၊ microcephaly၊ cerebellar hypoplasia၊ hydrocephalus၊ meningomyelocele နှင့် အခြားဗဟိုအာရုံကြောစနစ်၏ ပြင်းထန်သောချို့ယွင်းမှုများရှိပါသည်။ ဤပုံသဏ္ဍာန်များအားလုံးသည် ဉာဏ်ရည်ဉာဏ်သွေး၊ oligophrenia၊ နက်နဲသော အိုင်ဒီယာကို ချိုးဖောက်ရာရောက်ပါသည်။
Edwards Syndrome ၏ လက္ခဏာများသည် ကွဲပြားသည်၊ ရောဂါသည် စနစ်အားလုံးနီးပါးနှင့် ကိုယ်တွင်းအင်္ဂါများ - aorta, heart septa နှင့် valves, အူလမ်းကြောင်းပိတ်ဆို့ခြင်း, အစာမျိုပြွန် fistulas, ချက်နှင့် inguinal hernias တို့မှ လက္ခဏာများရှိသည်။ အမျိုးသားမွေးကင်းစကလေးများတွင် genitourinary system မှမဆင်းသောဝှေးစေ့များသည်မိန်းကလေးများတွင်အဖြစ်များသည်၊ - clitoral hypertrophy နှင့် bicornuate သားအိမ်အပြင်အဖြစ်များသောရောဂါများ - hydronephrosis၊ ကျောက်ကပ်ဆိုင်ရာပျက်ကွက်ခြင်း၊ ဆီးအိမ် diverticula ။
Edwards Syndrome ၏အကြောင်းရင်းများ

Edwards Syndrome ပေါ်ပေါက်လာစေရန် ဦးတည်သော ခရိုမိုဆုန်းချို့ယွင်းမှုများ - oogenesis နှင့် spermatogenesis ပိုးမွှားဆဲလ်များ ဖွဲ့စည်းသည့်အဆင့်တွင်ပင် ဖြစ်ပေါ်သည် သို့မဟုတ် ပိုးမွှားဆဲလ်နှစ်ခုမှ ကောင်းစွာ မကြေမနပ်ဖြစ်သည့်အခါတွင် ပေါ်လာပါသည်။
Edward's Syndrome ၏အန္တရာယ်များသည် Down's Syndrome ၏အခြားခရိုမိုဆိုမ်မူမမှန်မှုများနှင့်အတူတူပင်ဖြစ်သည်၊
အကြောင်းရင်းများစွာ၏လွှမ်းမိုးမှုအောက်တွင်ရောဂါဗေဒဖြစ်ပွားမှု၏ဖြစ်နိုင်ခြေသည်တိုးများလာပြီးအဓိကအချက်များထဲမှတစ်ခုမှာမိခင်၏အသက်ဖြစ်သည်။ Edwards Syndrome ဖြစ်ပွားမှုနှုန်းသည် အသက် 45 နှစ်အထက် ကလေးမွေးဖွားသော အမျိုးသမီးများတွင် ပိုများသည်။ ဓာတ်ရောင်ခြည်နှင့် ထိတွေ့ခြင်းကြောင့် ခရိုမိုဆုန်း မူမမှန်မှုများ ဖြစ်စေပြီး အရက်၊ ဆေးဝါးများ၊ အစွမ်းထက်သော ဆေးဝါးများနှင့် ဆေးလိပ်သောက်ခြင်းတို့ကို နာတာရှည် သုံးစွဲမှုများလည်း ဖြစ်ပေါ်စေပါသည်။ အကျင့်ဆိုးများကို ရှောင်ကြဉ်ရန်နှင့် လုပ်ငန်းခွင် သို့မဟုတ် နေထိုင်ရာဒေသတွင် ဓာတုဗေဒဆိုင်ရာ ပြင်းထန်သော ဓာတုပစ္စည်းများနှင့် ထိတွေ့ခြင်းမှ ရှောင်ကြဉ်ခြင်းသည် ကိုယ်ဝန်ရှိစဉ်သာမက ကိုယ်ဝန်မဆောင်မီ လပေါင်းများစွာတွင်လည်း အကြံပြုထားသည်။
Edwards ရောဂါလက္ခဏာစု၏ရောဂါရှာဖွေခြင်း။
အချိန်မီရောဂါရှာဖွေခြင်းသည် ကိုယ်ဝန်အစောပိုင်းအဆင့်များတွင် ခရိုမိုဆုန်းချို့ယွင်းမှုကို ခွဲခြားသိရှိနိုင်စေပြီး သန္ဓေသား၏ဖြစ်နိုင်ချေရှိသော ရှုပ်ထွေးမှုများနှင့် မွေးရာပါပုံသဏ္ဍာန်များအားလုံးကို ထည့်သွင်းစဉ်းစားကာ ထိန်းသိမ်းထားရန် အကြံပြုချက်အပေါ် ဆုံးဖြတ်စေသည်။ ကိုယ်ဝန်ဆောင်အမျိုးသမီးများတွင် အာထရာဆောင်းစစ်ဆေးမှုသည် Edwards Syndrome နှင့် အခြားမျိုးရိုးဗီဇဆိုင်ရာရောဂါများကို ရှာဖွေစစ်ဆေးရန် လုံလောက်သောအချက်အလက်မပြသော်လည်း ကိုယ်ဝန်လမ်းကြောင်းနှင့်ပတ်သက်သော အချက်အလက်များကို ပေးနိုင်ပါသည်။ polyhydramnios သို့မဟုတ် သန္ဓေသားငယ်ကဲ့သို့သော စံနှုန်းများမှ သွေဖည်မှုများသည် နောက်ထပ်သုတေသနပြုမှုများ၊ အန္တရာယ်အုပ်စုတစ်စုတွင် အမျိုးသမီးတစ်ဦးပါဝင်လာပြီး အနာဂတ်တွင် ကိုယ်ဝန်ရှိစဥ်အပေါ် ထိန်းချုပ်မှုတိုးလာစေသည်။
ကိုယ်ဝန်ဆောင်စစ်ဆေးမှုသည် အစောပိုင်းအဆင့်တွင် ပုံသဏ္ဍာန်ချို့ယွင်းမှုများကို သိရှိနိုင်ရန် ထိရောက်သောရောဂါရှာဖွေရေးလုပ်ငန်းစဉ်တစ်ခုဖြစ်သည်။ စစ်ဆေးမှုသည် အဆင့်နှစ်ဆင့်ဖြင့် လုပ်ဆောင်ရပြီး ပထမအဆင့်မှာ ကိုယ်ဝန် ၁၁ ပတ်တွင် လုပ်ဆောင်ပြီး ဇီဝဓာတုသွေး ကန့်သတ်ချက်များကို လေ့လာခြင်းတွင် ပါဝင်ပါသည်။ ကိုယ်ဝန်ပထမသုံးလပတ်တွင် Edwards Syndrome ၏ခြိမ်းခြောက်မှုဆိုင်ရာအချက်အလက်များသည်သူတို့၏ယုံကြည်စိတ်ချရမှုကိုအတည်ပြုရန်အတွက်ဒုတိယအဆင့်ကိုစစ်ဆေးရန်လိုအပ်သည်
Edwards Syndrome ဖြစ်နိုင်ခြေရှိသော အမျိုးသမီးများသည် နောက်ထပ်အပြုအမူဆိုင်ရာဗျူဟာကို တီထွင်နိုင်စေမည့် ရောဂါရှာဖွေမှုကို အတည်ပြုရန် ထိုးဖောက်စစ်ဆေးမှုခံယူရန် အကြံပြုထားသည်။
Edwards Syndrome ဖွံ့ဖြိုးတိုးတက်မှုကို ညွှန်ပြသည့် အခြားလက္ခဏာများမှာ အာထရာဆောင်းတွင် တွေ့ရှိရသည့် သန္ဓေသား၏ မူမမှန်မှုများ၊ အချင်းသေးငယ်သော ရေမြွှာအရည်များ များပြားခြင်းနှင့် ချက်လုပ်သွေးလွှတ်ကြောများ ဖြစ်ပေါ်လာခြင်း တို့ဖြစ်သည်။ သားအိမ်တွင်းသွေးလည်ပတ်မှုဆိုင်ရာ၊ အာထရာဆောင်းနှင့် စံစစ်ဆေးခြင်း၏ Doppler ဒေတာသည် Edwards ရောဂါလက္ခဏာစု၏ ရောဂါရှာဖွေရာတွင် အထောက်အကူဖြစ်စေနိုင်သည်။
သန္ဓေသား၏အခြေအနေနှင့်ကိုယ်ဝန်လမ်းကြောင်းဆိုင်ရာညွှန်းကိန်းများအပြင်၊ ဖြစ်နိုင်ခြေမြင့်မားသောအုပ်စုတွင်အနာဂတ်မိခင်တစ်ဦးကိုစာရင်းသွင်းရန်အကြောင်းရင်းများသည်အသက် 40-45 ကျော်နှင့်အဝလွန်သည်။
သန္ဓေသား၏အခြေအနေနှင့်စစ်ဆေးခြင်းပထမအဆင့်တွင်ကိုယ်ဝန်ဆောင်ခြင်း၏ဝိသေသလက္ခဏာများကိုဆုံးဖြတ်ရန်၊ chorionic gonadotropin (hCG) ၏ PAPP-A ပရိုတိန်းနှင့် beta subunits များ၏အာရုံစူးစိုက်မှုအချက်အလက်များကိုရယူရန်လိုအပ်သည်။ HCG ကို သန္ဓေသားကိုယ်တိုင်က ထုတ်ပေးပြီး သန္ဓေသားရဲ့ ပတ်ဝန်းကျင်မှာ အချင်းကနေ ဖွံ့ဖြိုးလာပါတယ်။
ဒုတိယအဆင့်ကို ကိုယ်ဝန် 20 ပတ်မှစတင်ပြီး histological စစ်ဆေးရန်အတွက်တစ်သျှူးနမူနာစုဆောင်းခြင်းပါဝင်သည်။ သွေးကြောများနှင့် ရေမြွှာရည်များသည် ဤရည်ရွယ်ချက်များအတွက် အသင့်တော်ဆုံးဖြစ်သည်။ သားဖွားမီးယပ်စစ်ဆေးခြင်း၏ ဤအဆင့်တွင်၊ လုံလောက်သောတိကျမှုဖြင့် ကလေး၏ karyotype အကြောင်း ကောက်ချက်ချနိုင်သည်။ လေ့လာမှု၏ရလဒ်သည်အနုတ်လက္ခဏာဖြစ်ပါက၊ ခရိုမိုဆိုမ်မူမမှန်မှုများမရှိပါ၊ သို့မဟုတ်ပါက Edwards ရောဂါလက္ခဏာစု၏ရောဂါရှာဖွေရန်အကြောင်းရင်းများရှိသည်။
Edwards syndrome ၏ကုသမှု

ခရိုမိုဆုန်း မူမမှန်ခြင်းကြောင့် ဖြစ်ပေါ်လာသော အခြားမျိုးရိုးဗီဇရောဂါများကဲ့သို့ပင် Edwards ရောဂါစုရှိသော ကလေးများအတွက် ကြိုတင်ခန့်မှန်းချက်မှာ ညံ့ဖျင်းပါသည်။ အများစုမှာ ဆေးဝါးအကူအညီပေးသော်လည်း ကလေးမွေးဖွားချိန်တွင် သို့မဟုတ် ရက်အနည်းငယ်အတွင်း ချက်ချင်းသေဆုံးကြသည်။ မိန်းကလေးများသည် ဆယ်လအထိ အသက်ရှင်နိုင်ပြီး၊ ယောက်ျားလေးများသည် ပထမနှစ် သို့မဟုတ် သုံးရက်အတွင်း သေဆုံးနိုင်သည်။ မွေးကင်းစကလေးငယ်များ၏ 1% သည် အသက်ဆယ်နှစ်အထိသာ ရှင်သန်နိုင်သော်လည်း လွတ်လပ်မှုနှင့် လူမှုရေးအရ လိုက်လျောညီထွေရှိမှုတို့သည် ပြင်းထန်သောဥာဏ်ရည်မသန်စွမ်းမှုကြောင့် မေးခွန်းထုတ်စရာမရှိပေ။
ပျက်စီးမှုသည် ခန္ဓာကိုယ်ရှိဆဲလ်အားလုံးကို မထိခိုက်စေသောကြောင့် အဆိုပါရောဂါလက္ခဏာစု၏ mosaic ပုံစံရှိသောလူနာများတွင် ပထမလများတွင် အသက်ရှင်နိုင်ခြေပိုများသည်။ အမျိုးသားနှင့် အမျိုးသမီး ပိုးမွှားဆဲလ်များ ပေါင်းစပ်ပြီးနောက် zygote ပိုင်းခြားခြင်း အဆင့်တွင် ခရိုမိုဆိုမ် မူမမှန်မှုများ ဖြစ်ပေါ်ပါက mosaic ပုံစံသည် ဖြစ်ပေါ်ပါသည်။ ထို့နောက် trisomy ဖွဲ့စည်းမှုကြောင့် ခရိုမိုဇုန်းများ ကွဲလွဲမှုမရှိသော ဆဲလ်သည် ကွဲသွားချိန်တွင် ပုံမှန်မဟုတ်သော ဆဲလ်များ ဖြစ်ပေါ်ကာ ရောဂါဗေဒဆိုင်ရာ ဖြစ်စဉ်အားလုံးကို နှိုးဆော်စေသည်။ trisomy သည် ပိုးမွှားဆဲလ်တစ်ခုနှင့် gametogenesis အဆင့်တွင် ဖြစ်ပွားခဲ့ပါက သန္ဓေသား၏ဆဲလ်အားလုံးသည် ပုံမှန်မဟုတ်ပေ။
ခန္ဓာကိုယ်ရှိ ဆဲလ်အားလုံးရှိ ခရိုမိုဆိုမ်အဆင့်တွင် အနှောင့်အယှက်မဖြစ်နိုင်သောကြောင့် ပြန်လည်နာလန်ထူရန် အခွင့်အလမ်းကို တိုးမြှင့်နိုင်သည့် ဆေးဝါးမရှိပါ။ ခေတ်မီဆေးပညာ ပေးစွမ်းနိုင်သည့် တစ်ခုတည်းသော အရာမှာ ရောဂါလက္ခဏာ ကုသခြင်းနှင့် ကလေး၏ ရှင်သန်နိုင်စွမ်းကို ထိန်းသိမ်းခြင်း ဖြစ်သည်။ Edwards Syndrome နှင့် ဆက်စပ်နေသော ရောဂါဗေဒဆိုင်ရာ ဖြစ်စဉ်များကို ပြုပြင်ခြင်းသည် လူနာ၏ ဘဝအရည်အသွေးကို တိုးတက်စေပြီး ၎င်း၏အသက်ကို ရှည်စေနိုင်သည်။ မွေးရာပါ ပုံမမှန်ခြင်းအတွက် ခွဲစိတ်မှုတွင် ဝင်ရောက်စွက်ဖက်ခြင်းမှာ အကြံပြုလိုခြင်းမဟုတ်ပေ။
Edwards Syndrome ရှိသောလူနာများသည် အသက်၏ပထမရက်များမှစ၍ ကူးစက်နိုင်သောအေးဂျင့်များကို အလွန်ထိခိုက်နိုင်သောကြောင့် ကလေးအထူးကုဆရာဝန်မှ သတိပြုသင့်သည်။ ဤရောဂါဗေဒရှိသောမွေးကင်းစကလေးများတွင်၊ မျက်မြှေးရောင်ခြင်း၊ genitourinary system ၏ကူးစက်ရောဂါများ၊ otitis media၊ sinusitis နှင့် pneumonia တို့သည်အဖြစ်များသည်။
Edwards Syndrome ရှိသော ကလေး၏ မိဘများသည် နောက်တစ်ကြိမ် ကိုယ်ဝန်ရနိုင်ချေ ရှိမရှိ မေးခွန်းနှင့် ပတ်သက်၍ မကြာခဏ စိုးရိမ်ပူပန်နေကြပါသည်။ လေ့လာမှုများက တူညီသောစုံတွဲတွင် Edwards syndrome ရောဂါပြန်ဖြစ်နိုင်ခြေ အလွန်နည်းပါးကြောင်း အတည်ပြုထားပြီး ပျမ်းမျှဖြစ်နိုင်ခြေ 1% နှင့် နှိုင်းယှဉ်လျှင်ပင်။ တူညီသောရောဂါဗေဒနှင့်အတူနောက်ထပ်ကလေးမွေးဖွားနိုင်ခြေခန့်မှန်းခြေအားဖြင့် 0,01% ။
Edwards Syndrome ကို အချိန်မီသိရှိနိုင်စေရန်အတွက် ကိုယ်ဝန်ဆောင်မိခင်များကို ကိုယ်ဝန်ဆောင်စဉ်အတွင်း ကိုယ်ဝန်ဆောင်စစ်ဆေးမှုပြုလုပ်ရန် အကြံပြုအပ်ပါသည်။ ကိုယ်ဝန်အစောပိုင်းအဆင့်တွင် ရောဂါပိုးများကို တွေ့ရှိပါက ဆေးဘက်ဆိုင်ရာ အကြောင်းပြချက်ဖြင့် ကိုယ်ဝန်ဖျက်ချခြင်း ဖြစ်နိုင်သည်။









